二、生殖系统的发生
胚胎的遗传性别虽决定于受精时与卵子结合的精子种类(23,X或23,Y),但直到胚胎第7周,生殖腺才开始有性别的形态学特征。在胚胎早期,男性和女性的生殖系统是相似的,称为生殖器官未分化期。胚胎的外生殖器则要到第9周才能辨认性别,因此,生殖系统(包括生殖腺、生殖管道及外生殖器)在发生中均可分为性未分化和性分化两个阶段。
(一)睾丸和卵巢的发生
生殖腺来自体腔上皮、下皮下方的间充质及原始生殖细胞三个不同的部分。
1.未分化性腺的发生 人胚第5周时,左、右中肾嵴内侧的表面上皮下方间充质细胞增殖,形成一对纵行的生殖腺嵴(图23-2)。不久,生殖腺嵴的表面上皮向其下方的间充质生出许多不的细胞索,称初级性索(primary sex cord)。胚胎第4周时,位于卵黄囊后壁近尿囊处有许多源于内胚层的大圆形细胞,称原始生殖细胞(primodial germ cell)。它们于第6周经背侧肠系膜陆续向生殖腺嵴迁移,约在1周内迁移完成,原始生殖细胞进入初级性索内(图23-8)。
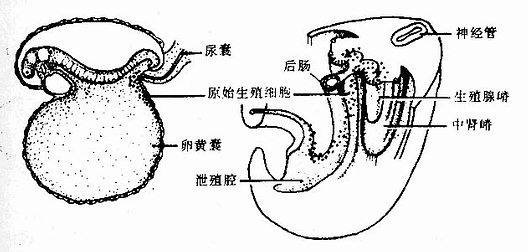
图23-8 原始生殖细胞及其迁移示意图
2.睾丸的发生原始生殖腺有向卵巢方向分化的自然趋势。若原始生殖细胞及生殖腺嵴细胞膜表面均具有组织相容性Y抗原(histocompatibility Y antigen H-Y抗原)时,原始生殖腺才向睾丸方向发育。一般情况下,性染色体为XY的体细胞胞膜上有H-Y抗原,而性染色体为XX的体细胞胞膜上则无H-Y抗原,故具有Y性染色体的体细胞,对未分化生殖腺向睾丸方向分化起决定性作用。目前认为,编码H-Y抗原的基因位于Y染色体的短臂近着丝点的部位。人胚第7周,在H-Y抗原的影响下,初级性索增殖,并与表面上皮分离,向生殖腺嵴深部生长,分化为细长弯曲的袢状生精小管,其末端下互连接形成睾丸网。第8周时,表面上皮下方的间充形成一层白膜,分散在生精小管之间的间充质细胞分化为睾丸间质细胞,并分泌雄激素。在人胚14~18周,间质细胞占睾丸体积一半以上,随后数目迅即下降,出生后睾丸内几乎见不到间质细胞,直至青春期才重现。胚胎时期的生精小管为实心细胞索,内含两类细胞,即由初级性索分化来的支持细胞和原始生殖细胞分化的精原细胞。生精小管的这种结构状态持续至青春期前(图23-9)。
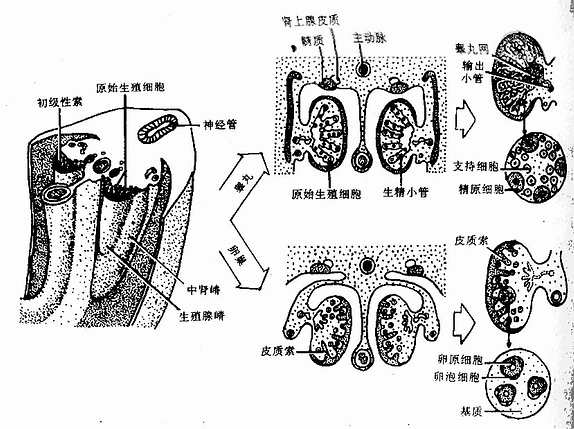
图23-9 睾丸与卵巢的分化
3.卵巢的发生若体细胞和原始生殖细胞的膜上无H-Y抗原,则未分化性腺自然向卵巢方向分化。卵巢的形成比睾丸晚。人胚第10周后,初级性索向深部生长,在该处形成不完善的卵巢网。随后,初级性索与卵巢网都退化,被血管和基质所替代。成为卵巢髓质。此后,生殖腺表面上皮又形成新的细胞索,称次级性索(secondary sex cord)或皮质索(cortical cord),它们较短,分散于皮质内。约在人胚第16周时,皮质索断裂成许多孤立的细胞团,即为原始卵泡。原始卵泡的中央是一个由原始生殖细胞分化来的卵原细胞,周围是一层由皮质索细胞分化来的小而扁平的卵泡细胞。卵泡之间的间充质组成卵巢基质(图23-9)。胚胎时期的卵原细胞可分裂增生,并分化为初级卵母细胞。足月胎儿的卵巢内约有100万个初级卵泡,尽管在母体促腺激素的刺激下,有部分卵泡可生长发育,但它们很快退化,而大多数的初级卵泡一直持续至青春期前。
4.睾丸和卵巢的下降 生殖腺最初位于后腹壁的上方,在其尾侧有一条由中胚层形成的索状结构,称引带(gubernaculum),它的末端与阴唇阴囊隆起相连,随着胚体长大,引带相对缩短,导致生殖腺的下降。第3个月时,生殖腺已位于盆腔,卵巢即停留在骨盆缘下方,睾丸则继续下降,于第7~8个月时抵达阴囊。当睾刃下降通过腹股沟管时,腹膜形成鞘突包于睾丸的周围,随同睾丸进入阴囊,鞘突成为鞘膜腔。然后,鞘膜腔与腹膜腔之间的通道逐渐封闭(图23-10)。
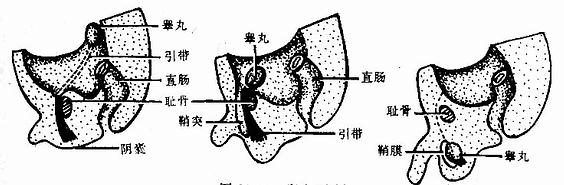
图23-10 睾丸下降
(二)生殖管道的发生和演变
1.未分化期 人胚第6周时,男女两性胚胎都具有两套生殖管,即中肾管和中肾旁管(paramesonephric duct,又称Müller管)。中肾旁管由体腔上皮内陷卷褶而成,上段位于中肾管的外侧,两者相互平行;中段弯向内侧,越过中肾管的腹面,到达中肾管的内侧;下段的左、右中肾旁管在中线合并。中肾旁管上端呈漏斗形开口于腹腔,下端是盲端,突入尿生殖窦的背侧壁,在窦腔内形成一隆起,称窦结节(sinus tubercle,,又称Müller结节)。中肾管开口于窦结节的两侧(图23-11)。
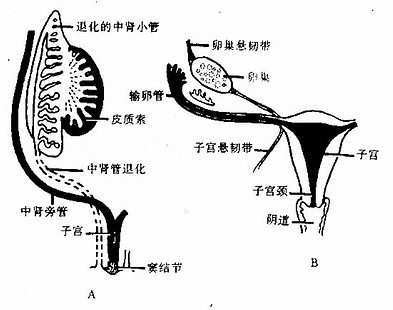
图23-11 女性生殖管道的演变A第3个月 B卵巢下降后
2.女性生殖管道的分化若生殖腺分化为卵巢,因缺乏睾丸间质细胞分泌雄激素的作用,中肾管逐渐退化;同时,因缺乏睾丸支持细胞分泌的抗中肾旁管激素的抑制作用,中肾旁管则充分发育。中肾旁上段和中段分化形成输卵管;两侧的下段在中央愈合形成子宫及阴道穹隆部。阴道的其余部分则由尿生殖窦后壁的窦结节增生而成的阴道板形成。阴道板起初为实心结构,在胚胎第5个月时,演变成管道,,内端与子宫相通,外端与尿生殖窦腔之间有处女膜相隔(图23-11,23-12)。

图23-12 子宫和阴道的形成
3.男性生殖管道的分化若生殖腺分化为睾丸,间质细胞分泌的雄激素促进中肾管发育,同时支持细胞产生的抗中肾旁管激素抑制中肾旁管的发育,使其逐渐退化。雄激素促使与睾丸相邻的十几条中肾小管发育为附睾的输出小管,中肾管头端增长弯曲成附睾管,中段变直形成输精管,尾端成为射精管的精囊(图23-13)。
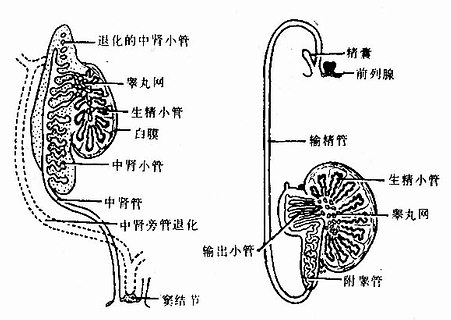
图23-13 男性生殖管道的演变
A第3个月 B睾丸下降后
(三)外生殖器的发生
1.未分化期 人胚第9周前,外生殖器不能分辨性别。第5周初,尿生殖膜的头侧形成一隆起,称生殖结节(genital tubercle)。尿生殖膜的两侧各有两条隆起,内侧的较小,为尿生殖褶(urogenital fold),外侧的较大,为阴唇阴囊隆起(labio-scrotal swelling)。尿生殖褶之间的册陷为尿道沟,沟底覆有尿生殖膜。第7周时,尿生殖膜破裂。
2.生殖结节伸长殂成阴茎,两侧的尿生殖褶沿阴茎的腹侧面,从后向前合并成管,形成尿道海绵体部。左右阴唇阴囊隆起移向尾侧,并相互靠拢,在中线处愈合成阴囊(图23-14)。
3.女性外生殖器分化因无雄激素的作用,外生殖器自然向女性分化。生殖结节略增大,形成阴蒂。两侧的尿生殖褶不合并,形成小阴唇。左右阴唇阴囊隆起在阴蒂前方愈合,形成阴阜,后方愈合形成阴唇后连合,大部分不愈合成为大阴唇。尿道沟扩展,并与尿生殖窦下段共同形成阴道前庭(图23-14)。
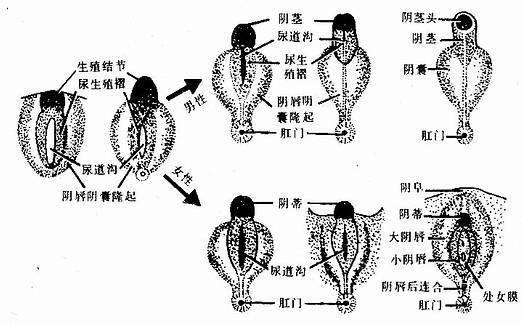
图23-14 男、女外生殖器的发育
(四)生殖系统的常见畸形
1.陷睾睾丸未下降至阴囊而停留在腹腔或腹股沟等处 ,称隐睾(crytorchidism)(图23-15)。据统计,约有30%的早产儿及3%的新生儿睾丸未降入阴囊,其中大部分在一岁未可降入阴囊,仍有约1%为单侧或双侧隐睾。因腹腔温度高于阻囊,故隐睾会影响精子发生,双侧隐睾可造成不育。
2.先天性腹股沟疝 先天性腹股沟疝(congenital inguinal hernia)多见于男性。若腹腔与鞘突间的通道没有闭合,当腹压增大时,部分肠袢可突入鞘膜腔,形成先天性腹股沟疝(图23-15)。
3.双子宫 双子宫(double uterus)是因左右中肾旁管的下段未愈合所致。较常见的是上半部未全愈合,形成双角子宫。若同时伴有阴道纵隔,则为双子宫双阴道(图23-15)。
4.阴道闭锁 阴道闭锁(viginal atresia)或因窦结节未形成阴道板,或因阴道板未形成管腔。有的为处女膜未穿通,外观不见阴道。
5.尿道下裂因左右尿生殖褶未能在正中愈合,造成阴茎腹侧面有尿道开口,称尿道下裂(hypospadias),发病率约为1‰~3.3‰(图23-15)。
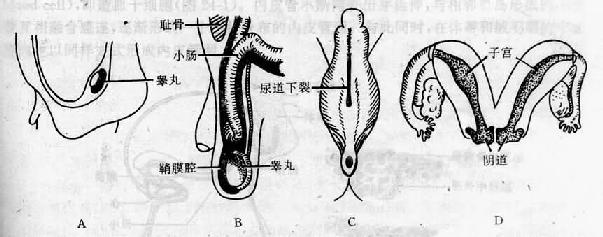
图23-15 生殖系统先天性畸形
A隐睾 B先天性腹股沟疝 C尿道下裂 D双子宫双阴道
6.两性畸形 两性畸形(hemaphroditism)又称半阴阳,是因性分化异常导致不同程度的性别畸形,患者的外生殖器常男女分辨不清。按生殖腺结构不同。两性畸形可分为两类:①真两性畸形,极为罕见,患者体内同时有睾丸及卵巢,性染色体属嵌合型,即具有46,xy和46,xx两种染色体组型,第二性征可呈男性或女性,但外生殖器男女分辨不清。②假两假畸形,患者体内只有一种生殖腺,按所含睾丸或卵巢的不同,又可区分为男性假两性畸形和女性假两性畸形。前者虽具睾丸,但外生殖器似女性,染色体组型为46,xy,主要由于雄激素分泌不足所致;后者具有卵巢,但外生殖器似男性,染色体组型为46,xx,由于雄激素分泌过多所致,常见为先天性男性化肾上腺增生症,肾上腺皮质分泌过多雄激素,使外生殖器男性化。
7.睾丸女性化综合征 睾丸女性化综合征(testicular feminization syndrome)患者虽有睾丸,也能分泌雄激素,染色体组型为46,xy,但因体细胞和中肾细胞缺乏雄激素受体,使中肾管未能发育为男性生殖管道,外生殖器也未向男性方向分化,而睾丸支持细胞产生的抗中肾旁管管激素仍能抑制中肾旁管的发育,故输卵管与子宫也未能发育,患者外阴呈女性,且具有女性第二性征。
