第六节 慢性扁桃体炎(chronic tonsillitis)
慢性扁桃体炎
【病因】
慢性扁桃体炎(chronic tonsillitis)多由急性扁桃体炎反复发作或因隐窝引流不畅,而致扁桃体隐窝及其实质发生慢性炎症病变。也可发生于某些急性传染病之后。根据免疫学说,扁桃体隐窝内细菌、病毒及代谢产物进入体液后,可引起抗体形成,继之腺体内产生抗原抗体结合物,能起到一种复合免疫作用,从而认为慢性扁桃体炎是一种自身免疫反应。由于自身抗原抗体结合时对组织细胞有损害,而有利于感染,感染又促进抗原抗体反应,从而形成恶性循环。
【临床表现】
主要症状是反复发作急性扁桃体炎。也有部分患者无明显急性发作史。表现为经常咽部不适,异物感,发干,痒,刺激性咳嗽,口臭等症状。儿童过度肥大的扁桃体可引起呼吸、吞咽、语言障碍。若伴有腺样体肥大可引起鼻塞、鼾声及止他性中耳炎症状。由于经常咽下分泌物及隐窝中的细菌毒素,可致消化不良,头痛,乏力、低热等症状。
【检查】
可见扁桃体慢性充血,扁桃体表面不平,瘢痕,与周围组织有牵连,有时可见隐窝口封闭,呈黄白色小点,其上盖有菲薄粘膜或粘连物。隐窝开口处可有脓性分泌物或干酪样分泌物,挤压时分泌物外溢。舌腭弓及咽腭弓充血。下颌淋巴结肿大。
临床上为记录方便,可将扁桃体的外形大小分为Ⅲ度:扁桃体超出舌腭弓,但未遮盖咽腭弓者为Ⅰ度;已遮盖咽腭弓者为Ⅱ度;超出咽腭弓突向中线者为Ⅲ度。但扁桃体的大小不能作为炎症的指征,因为儿童有生理性肥大,成人多萎缩。
【诊断】
根据病史、局部检查及实验室检查。一般依据是:(1)有急性扁桃体炎反复发作史;(2)扁桃体及舌腭弓慢性充血;(3)扁桃体表面不平,有瘢痕或黄白点状物,挤压时有分泌物从隐窝口排出。
慢性扁桃体炎已引起全身并发症时,血清中甲种,丙种球蛋白与粘蛋白多异常增高,而反应性蛋白检查多为阳性,抗链球菌溶血素“O”之效价增高,血沉亦多加快。通过免疫组织化学检查,氨基酸定量,血清中α2蛋白高价,对病灶性扁桃体炎有重要意义。利用电子显微镜和血清荧光抗体检查,在扁桃体组织切片中,确定出扁桃体形成的质量变化(IgG占优势),如能确定这种变化主要位于隐窝-淋巴间质内(后者在正常情况下没有这种功能),就有充分依据证明在腭扁桃体内有潜在性或活动性病灶存在。
【并发症】
扁桃体隐窝内细菌和毒素可形成病灶感染,发生变态反应,产生各种并发症,如风湿性关节炎、风湿热、心脏病、急性肾炎等。
儿童扁桃体及增殖体肥大可能引起慢性上呼吸道梗阻,影响儿童发育,以及面容改变,胸骨畸形,还可导致肺心病,甚至左心衰竭。
【治疗】
扁桃体切除术为有效疗法,其他如隐窝冲洗、电略、免疫疗法等疗效尚不确定,只对手术禁忌者可采用。
扁桃体切除术(tonsillectomy)
【适应症】
(一)慢性扁桃体炎反复急性发作。
(二)有扁桃体周围脓肿病史者。
(三)扁桃体过度肥大,妨碍吞咽、呼吸,导致营养障碍者。
(四)风湿热、肾炎、关节炎、风心病等患者,疑扁桃体为病灶者。
(五)因扁桃体,增殖体肥大,影响咽鼓管功能,造成慢性渗出性中耳炎,经保守治疗无效者。
(六)白喉带菌者,经保守治疗无效者。
(七)不明原因的长期低热,而扁桃体又有慢性炎症存在时。
(八)各种扁桃体良性肿瘤,对恶性肿瘤则应慎重选择病例。
【禁忌症】
(一)急性扁桃体炎发作时,一般不施行手术,需炎症消退后3-4周方可手术。
(二)血液病,高血压,代偿机能不全的心脏病,活动性肺结核等均不宜手术。
(三)风湿热及肾炎等全身症状未控制时不宜手术。
(四)在脊髓灰白质炎及流感,妇女月经期及月经期暂时不宜手术。
(五)病人家属中免疫球蛋白缺乏或自身免疫疾病的发病率高者。白细胞计数低于3000以下者。
【术前准备】
(一)认真询问病史及体格检查,特别注意有关出血病史的询问及出血凝血机制的检查。
(二)血、尿、便常规出凝血时间。
(三)胸透、心电图检查。全麻者,肝、肾功能检查。
(四)全麻者术前禁食,采用局麻者,术前酌情进少量饮食或禁食。术前半小时皮下注射阿托品。(挤切法免用)。病人紧张者可服镇静剂。
【手术方法】 用剥离法与挤切法二种。
(一)剥离法(dissection method)(图6-2):
1.麻醉及体位:采用局部麻者,取坐位或半坐位,咽反射敏感者可于咽部喷1%的卡因,再以1%奴夫卡因(加1:1000肾上腺素)于舌腭弓及咽腭弓粘膜下及扁桃体外侧包膜周围浸润麻醉
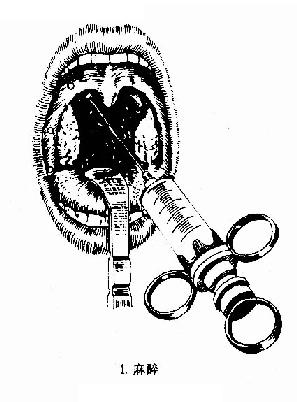
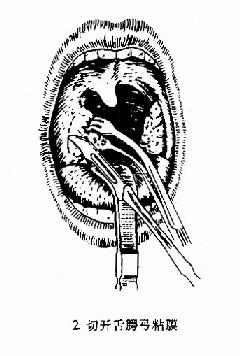
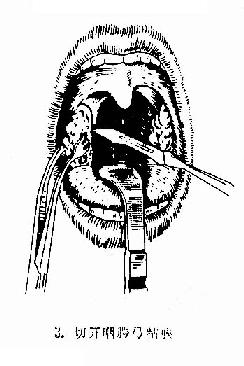
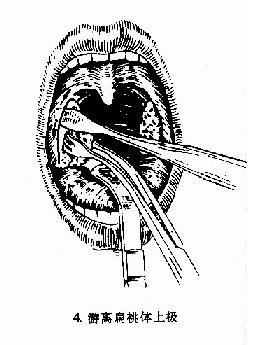
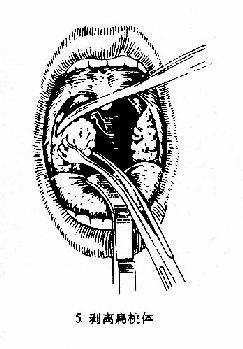
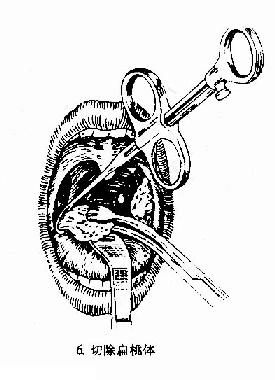
图6-2 扁桃体切除术(剥离法)
2.操作步骤
(1)切口:用扁桃体钳夹持扁桃体向内、上牵拉,暴露舌腭弓游离缘与扁桃体之间粘膜皱襞,以弯尖刀切开此处粘膜,并向后切开咽腭弓与扁桃体间部分粘膜。
(2)剥离:用血管钳或剥离器插入舌腭弓切口,并向上后将扁桃体上极游离,然后用扁桃体钳夹持扁桃体上极,再以剥离器由上向下将扁桃体在其被膜外下周围组织分离,直至其下极。
(3)切除扁桃体:将扁桃体圈套器的钢丝套住扁桃体,同时将扁桃体向上提,钢丝向下压,收紧钢丝圈,绞断扁桃体下极根蒂部分,将扁桃体完整切除下来。
(4)止血:切除扁桃体后立即用大棉球压迫扁桃体窝进行止血,见有血管出血,给予结扎。最后用腭弓拉钩牵开舌腭弓,充分暴露扁桃体窝进行检查,如出血已完全停止,且无残余扁桃体组织,一侧手术即告完毕。
用同法切除对侧扁桃体。
3.全身麻醉时,病人仰卧头后仰位,肩下垫一小枕,摇低手术床,使头部稍低于胸部,避免术中将血液吸入气道。置入台维氏式开口器,注意勿压伤舌及口唇,勿压落牙齿。
(二)挤切法(guillotine method)(图6-3):
1.麻醉:全麻或局麻。
2.操作:病人取仰卧或坐位,助手将其头部固定,置入开口器后,手术者以压舌板压舌,暴露扁桃体下极,右手持挤切刀,从扁桃体下极套入,再转动刀环,使其位于扁桃体和咽腭弓之间,将扁桃体后面及上极套入,并向舌腭弓方向提起,这时扁桃体在舌腭弓下隆起成一“包块”,即用左手拇指或食指将“包块”挤压入环内,随即收紧刀柄,推动刀杆前进,使刀片切入刀环的尽端,以迅速有力的扭转及提拔动作切下扁桃体。以同法切除对侧扁桃体。助手迅速将患者头部侧转,使其将血吐出。止血方法同剥离法。
【术后处理】
(一)患者均采用侧卧位。局麻患者嘱将口中分泌物顺口角流出,不要咽下,以便观察是否有出血。全麻患者未苏醒前应注意其是否有吞咽动作,若有,应检查是否有出血。
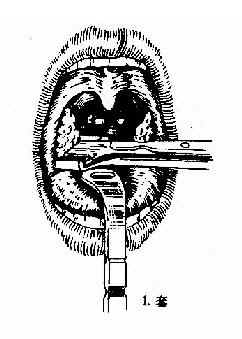
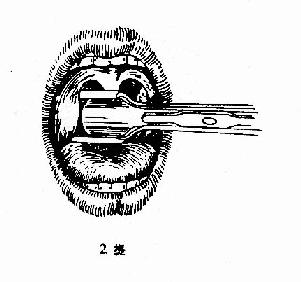
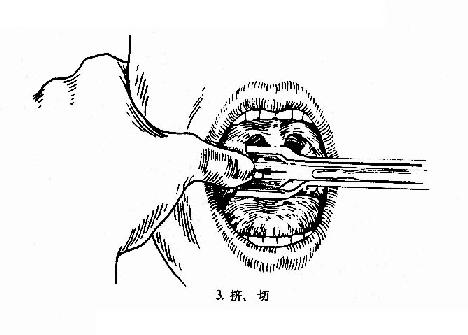
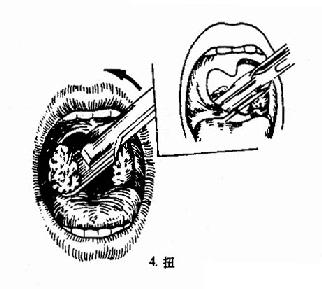
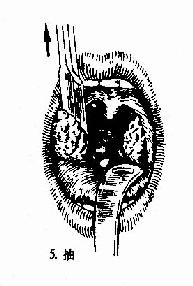
图6-3 扁桃体挤切术
(二)术后三小时可进流食,六小时后可用盐水漱口。创口痛时,颈部可冷敷。
(三)术后第二天,创面出现一层白膜,是正常反应。白膜约于手术后5~7天开始脱落,创面形成肉芽,表面上皮开始生长。如白膜呈污灰色,应注意有感染可能,可用抗生素及用0.5~1%双氧水溶液漱口。
【手术并发症及其处理】
(一)出血:手术后24小时内的出血为原发性出血,较多见,多发生在术后6小时内,可能是手术欠细致,遗留残体或止血不彻底,或是麻醉剂中肾上腺素的血管收缩作用消失后血管扩张之故;也可能是原已出血的小出血点,因咽部活动,咳嗽或血压一时性增高等原因引起出血,缺乏维生素C,凝血酶元含量降低,天气骤然变化,也可促进术后出血。继发性出血,常发生于手术后5~6天,主要是白膜开始脱落时,因咽下硬食擦伤发生出血,若加注意可以防止。如属继发性感染性出血,则应加强处理,如抗感染等。
1.扁桃体窝内若有血块,应予取出,用纱布球加压10~15分钟。检查出血点时应注意扁桃体窝上下方隐蔽处,下方近舌根处及舌腭弓后面有出血点,较难看到。若有明显出血点,用血管钳夹住结扎止血。
2.弥漫性渗血,可用止血粉,明胶海绵贴附压迫于出血处。无效时可用消毒纱球填压在扁桃体窝内,将舌腭弓及咽腭弓缝合3~4针,纱布留置在扁桃体窝内24小时。
3.有时病人将血咽下,积存于胃内未被察觉,到达相当数量后有时可突然呕出大量血性物,病人脉搏频数,面色苍白,出冷汗等早期休克现象,应采取补液,输血及止血等措施,积极抢救。
4.手术损伤颈内动脉:极少见,如处理不及时可导致大出血死亡。主要预防手术中剥离扁桃体时应紧贴扁桃体被膜外剥离,分离不宜过深,对粘连组织切忌用刀、剪切割。一旦不幸发生,立即压迫止血,并自颈外行颈内动脉缝合术。
(二)伤口感染:病人抵抗力低下,术中无菌操作不严或术后出血可合并伤口感染。表现创面不生长白膜,或白膜污秽而不完整,咽部充血、肿胀、咽痛较重,有时伴有发烧。应用足量抗生素及0.5~1%双氧水漱口。
(三)此外还可并发肺脓肿、支气管肺炎、肺不张、颈深部脓肿或蜂窝织炎、呼吸道异物等。
